Il documento che segue tratta di una tecnica innovativa per il trattamento dell’ernia diaframmatica nella fase prenatale.
Desideriamo ringraziare il prof. Leva e la prof.ssa Fumagalli dell’Ospedale Maggiore Policlinico di Milano, il prof. Bagolan, il prof. Caforio e la dott.ssa Fabietti
dell’Ospedale Pediatrico Bambino Gesù di Roma, per questo prezioso contributo.
TERAPIA FETALE DELL’ERNIA DIAFRAMMATICA
F.E.T.O. (Fetal Endoscopic Tracheal Occlusion)
L’ernia diaframmatica è una condizione clinica caratterizzata da un elevato tasso di mortalità e morbilità, principalmente legate all’ipoplasia polmonare ed alla ipertensione polmonare persistente.
Nell’ 85% dei casi il difetto è a carico del diaframma posteriore sin., nel 13% ca. dei casi è invece sul lato destro, mentre altre forme (bilaterali o anteriori) sono estremamente infrequenti.
In circa il 40% dei casi è associata ad altre malformazioni (principalmente cardiache, genito-urinarie e del SNC) o a difetti cromosomici/genetici che contribuiscono a determinarne la prognosi. Nei casi isolati, cioè in assenza di altre anomalie fetali, la severità della patologia e di conseguenza l’esito neonatale, sono legati principalmente, come già detto, all’ipoplasia polmonare e all’ipertensione polmonare; di conseguenza, la valutazione prenatale del rischio di queste complicanze è di importanza cruciale nel determinare la prognosi e quindi nel fornire un counseling prenatale esaustivo. Attualmente non esistono metodi affidabili nella previsione dell’ipertensione polmonare; al contrario, sono disponibili diversi indicatori del grado di ipoplasia polmonare, basati sulla stima del volume polmonare fetale.
I parametri più utilizzati sono:
1. LHR (lung-to-head-ratio), un parametro che stima il volume del polmone controlaterale al difetto diaframmatico, attraverso la misura dell’area del polmone stesso, rapportata alla circonferenza del cranio;
2. observed/expected (o/e) LHR, che è un valore di LHR espresso come percentuale del volume polmonare stimato (observed) rispetto a quello “atteso” (expected), cioè quello di un feto senza ernia diaframmatica ad una determinata epoca gestazionale;
3. il volume polmonare totale (total fetal lung volume o TFLV), un parametro che misura il volume dei polmoni fetali mediante l’utilizzo della Risonanza Magnetica e che, al pari dell’LHR, può essere espresso anche come rapporto tra volume “osservato” e volume “atteso” (o/e TFLV).
Un altro efficace indicatore prognostico nell’ernia diaframmatica fetale è rappresentato dalla posizione del fegato: feti con una porzione più o meno estesa del fegato risalita in torace (“liver up”), hanno in genere una prognosi più severa,
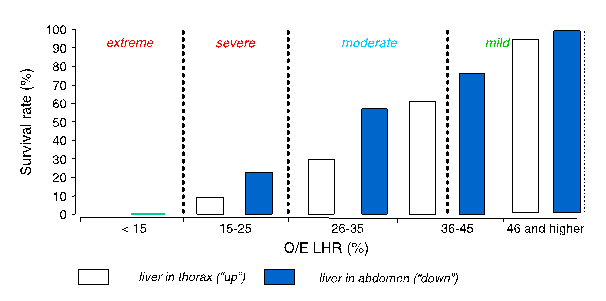
in quanto il fegato è un organo “parenchimatoso” (cioè più consistente rispetto allo stomaco ed alle anse intestinali) che esercita una maggior compressione sui visceri del torace; viceversa, feti con fegato normalmente posizionato in addome (“liver down”), mostrano mediamente un minor grado di ipoplasia polmonare e quindi una prognosi più favorevole. L’utilizzo combinato dei suddetti indicatori prognostici ed in particolare dell’o/e LHR, consente di effettuare una stadiazione dei casi di ernia diaframmatica fetale, cioè una classificazione basata sul grado di severità e quindi sulla previsione del rischio di mortalità, che risulta particolarmente efficace nei casi di ernia sinistra:
– feti con o/e LHR <15% mostrano un’ipoplasia polmonare estremamente severa e attualmente non sono descritti casi di sopravvivenza post-natale in questo gruppo;
– feti con o/e LHR compreso tra 15% e 25% mostrano un’ipoplasia polmonare severa e la loro sopravvivenza è prevedibilmente di ca. il 20% (leggermente più alta nelle forme con fegato in addome o “liver down”);
– feti con o/e LHR compreso tra 26% e 35% e quelli con o/e LHR compreso tra 36% e 45% ma con fegato in torace (“liver up”), mostrano un’ipoplasia polmonare moderata ed hanno una sopravvivenza stimata tra 30% e 60% a seconda del volume del polmone;
– feti con o/e LHR compreso tra 36% e 45% con liver down e feti con o/e LHR>45% mostrano un’ipoplasia polmonare “lieve” ed hanno un’elevata probabilità (>75%) di sopravvivenza.
La terapia in utero
La possibilità di stadiazione della severità dell’ernia diaframmatica ha stimolato la comunità scientifica a valutare tecniche di intervento prenatali che, nelle forme più gravi, potessero migliorare la sopravvivenza dei neonati affetti. Allo stato attuale l’intervento in utero che ha mostrato i migliori benefici, sia in termini di fattibilità ed invasività, che per i suoi effetti sull’esito postnatale, è rappresentato dalla occlusione endoscopica della trachea fetale (FETO, dall’inglese Fetoscopic Endoluminal Tracheal Occlusion).
Razionale dell’intervento
Durante la vita fetale i polmoni producono liquido che, attraverso la trachea, si riversa all’interno della cavità amniotica. L’occlusione della trachea determina l’intrappolamento del liquido all’interno dei polmoni favorendone l’espansione, la crescita e lo sviluppo.
In cosa consiste l’intervento FETO
L’intervento viene eseguito intorno alla 28ª settimana di gestazione e prevede il posizionamento, utilizzando uno strumento chiamato fetoscopio (del diametro di circa 3 mm), di un palloncino di pochi millimetri all’interno della trachea del feto, che viene gonfiato con meno di 1 mL di soluzione fisiologica e lasciato in sede per circa 4-5 settimane per ottenere un’occlusione tracheale completa (Figura 2).
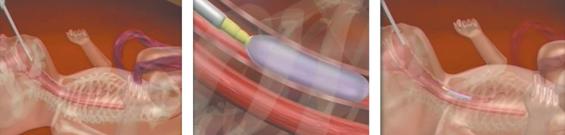
Il palloncino viene rimosso, appunto, dopo circa 4-5 settimane idealmente attraverso una seconda procedura fetoscopica, in modo da liberare le vie aeree prima della nascita.
Controlli ecografici dopo l’intervento
I controlli ecografici post-operatori, che vengono programmati con cadenza settimanale, permettono di evidenziare un miglioramento di grado variabile, a seconda dei casi, della crescita polmonare, documentabile con l’aumento progressivo dei valori di LHR e o/e LHR.
Tale impulso allo sviluppo dei polmoni, conseguente all’occlusione tracheale, permette di ottenere un miglioramento della prognosi in feti con forme severe di ernia diaframmatica, consentendo di raggiungere una sopravvivenza di ca. il 40-50% (da 0-25%), paragonabile a quella di forme a severità moderata.
Complicanze legate all’intervento
La FETO è un intervento di tipo mininvasivo il che comporta minimi rischi materni maggiori.
La complicanza più frequente correlata a questa tecnica è la rottura prematura delle membrane che può verificarsi nel 25-30% dei casi trattati. La complicanza si verifica circa nel 5% entro la prima settimana dall’intervento e nel 20% dei casi entro sei settimane. La perdita di liquido amniotico può continuare per diverse settimane fino al parto. In alcuni casi può arrestarsi e la gravidanza segue il suo decorso regolare; in altri casi invece la rottura delle membrane porta al travaglio e al parto pretermine. Le conseguenze legate al parto pretermine dipendono chiaramente dall’epoca gestazionale. I neonati dopo 32 settimane normalmente sopravvivono senza problemi a lungo termine ma necessitano comunque di una terapia intensiva neonatale. Tuttavia, la prematurità in associazione all’ernia diaframmatica aumenta il rischio di mortalità, di problematiche respiratorie o di problemi dell’alimentazione a lungo termine.
Nel caso in cui in seguito alla procedura FETO si verifichi una delle suddette complicanze ed il parto pretermine si realizzi prima che sia stato possibile rimuovere il palloncino dalla trachea fetale con una seconda procedura fetoscopica, è necessario procedere ad una rimozione in urgenza/emergenza: questa può essere realizzata attraverso l’utilizzo di una particolare procedura effettuata nel corso dell’intervento di taglio cesareo (procedura EXIT) o mediante la puntura diretta del palloncino, che a sua volta può essere effettuata sotto controllo ecografico attraverso la parete addominale materna o immediatamente dopo la nascita, con l’ausilio della laringoscopia neonatale diretta.
In alcuni bambini può verificarsi un indebolimento della trachea che potrebbe essere causato dal palloncino (tracheomalacia). In questi casi il bambino può fare più fatica ad adattarsi alla respirazione e solo in rari casi può necessitare di un intervento ricostruttivo sulla trachea.
Chi è candidato all’intervento di FETO?
Ad oggi, i centri europei che hanno eseguito l’intervento FETO hanno trattato i casi di ernia diaframmatica sinistra e destra severa, in cui i valori di LHR e le percentuali di sopravvivenza alla nascita correlate risultavano bassi o molto bassi. In uno studio pubblicato qualche anno fa, su più di 200 feti con ernia diaframmatica sinistra severa (LHR< 25%) sottoposti ad occlusione tracheale, i dati hanno mostrato che l’intervento prenatale FETO si associa ad un miglioramento significativo della sopravvivenza neonatale, che passa dallo 0-25% al 40-50% rispetto ai casi non trattati di pari gravità. Tuttavia, questi risultati si basano sul confronto della sopravvivenza nei casi trattati, con un gruppo di feti gestiti nel passato con una condotta di attesa.
Condizioni necessarie a che la tecnica FETO possa essere presa in considerazione sono: ernia sinistra, gravidanza singola, assenza di anomalie associate (sia di tipo morfologico che cromosomico/genetico), età materna >18aa. ed età gestazionale non superiore alle 30-31 settimane.
Nei casi in cui venga presa in considerazione la possibilità di un intervento di occlusione tracheale fetoscopica, le gestanti devono essere indirizzate presso centri altamente specializzati ed esperti per la presa in carico della gravidanza, sia per ciò che riguarda la diagnosi ed il counseling prenatale, sia per il trattamento pre e postnatale dell’ernia diaframmatica. E’ infatti indispensabile, in questi casi, un approccio multidisciplinare che coinvolga nella gestione clinica il ginecologo-ostetrico, lo specialista di medicina materno-fetale, il genetista, il radiologo, il neonatologo, il chirurgo pediatra e lo psicologo clinico, prima e dopo l’intervento prenatale, al momento della nascita e nel successivo percorso neonatale.
Che cosa accade al momento della nascita?
È importante sottolineare che tutti i neonati affetti da ernia diaframmatica, a prescindere o meno dall’intervento intrauterino, necessitano di assistenza neonatale specializzata (alta frequenza oscillatoria o HFOV oppure, in casi più severi, anche una particolare metodica di ossigenazione extracorporea o ECMO, dall’inglese extracorporeal membrane oxygenation), che abbia come obiettivo una pronta stabilizzazione delle condizioni cardio- circolatorie del neonato con successiva riparazione del difetto diaframmatico da parte dei chirurghi neonatali.
Non è possibile poter prevedere prima della nascita il tipo di supporto ventilatorio necessario per un neonato affetto da ernia diaframmatica, né la durata della “dipendenza” da questo supporto. Anche l’esito a lungo termine (morbidità) per questi piccoli pazienti è molto variabile.
In tutti i casi di ernia diaframmatica, le prime ore e i primi giorni successivi al parto sono fondamentali per valutare il tipo di cure necessarie e il grado di risposta del neonato alle cure stesse e per stabilire la severità del difetto e la effettiva funzionalità polmonare. Infine, la decisione sul momento “ottimale” in cui eseguire l’intervento chirurgico di riparazione dell’ernia è condizionata al raggiungimento di un equilibrio soddisfacente nelle condizioni cardio-respiratorie del bambino (stabilizzazione).
Alla luce di quanto appena detto, risulta evidente come il parto vada programmato in condizioni ottimali. Questo significa che il bambino deve nascere in un centro di riferimento che offra, oltre ad un reparto di ostetricia, una terapia intensiva neonatale e una chirurgia pediatrica con una vasta esperienza nell’ambito della gestione clinica e chirurgica dell’ernia diaframmatica. Se non ci sono controindicazioni ostetriche, il parto andrebbe effettuato a 38-39 settimane. Qualora le condizioni materne e/o fetali non permettessero la via vaginale, viene programmato un taglio cesareo elettivo intorno a 39 settimane.
La tecnica FETO viene effettuata in Italia?
La tecnica FETO viene attualmente effettuata in Italia presso due centri con una comprovata esperienza nel campo della medicina materno-fetale, della chirurgia fetale, della neonatologia e della chirurgia neonatale:
– Fondazione IRCSS Ca’ Granda Ospedale Maggiore Policlinico di Milano, dove per la prima volta in Italia è stata eseguita la procedura FETO (Prof. Nicola Persico);
– Ospedale Pediatrico Bambino Gesù IRCCS di Roma (Prof. Pietro Bagolan).
Queste due Istituzioni hanno recentemente stipulato una convenzione che regolamenta una stretta collaborazione clinica e scientifica proprio nel campo della gestione pre e postnatale dell’ernia diaframmatica congenita.
Inoltre, entrambi i centri fanno parte di un “consorzio” europeo costituito tra le principali strutture ospedaliere e universitarie che si occupano della ricerca scientifica e della sperimentazione clinica nel campo dell’ernia diaframmatica congenita e che ha portato avanti negli ultimi anni un trial multicentrico (TOTAL trial) finalizzato a confermare in un’ampia casistica internazionale i risultati iniziali dell’utilizzo della tecnica FETO (www.totaltrial.eu).
L’intervento è gratuito?
Sia la valutazione preliminare che l’intervento presso i centri specializzati, sono interamente coperti dal SSN, previa presentazione di un’impegnativa regionale compilata dallo specialista ginecologo di riferimento, o direttamente dagli specialisti del centro di riferimento.
Contatti
– Ospedale Maggiore Policlinico IRCCS, Milano
Prof. Ernesto Leva (e.leva@erniadiaframmatica.it)
App per smartphone “Chirurgia fetale” (scaricabile gratuitamente da App store e Play store)
– Ospedale Pediatrico Bambino Gesù IRCCS, Roma
Prof. Pietro Bagolan (pietro.bagolan@opbg.net)
Prof. Leonardo Caforio (leonardo.caforio@opbg.net)
Dr.ssa Isabella Fabietti (isafabietti@gmail.com)
Segreteria Dip.to Neonatologia Medica e Chirurgica 06/68592523 – 4763 – 4015
Fax. 06/68593916 mail: psp.chneonatale@opbg.net
